V posledních týdnech je takřka nemožné přehlédnout záplavu zpráv o „epidemii“ spalniček, tentokrát s ohniskem v Praze a Středočeském kraji. Mnohá média označují za viníka neočkované děti. Situace ale není tak jednoduchá. Zásadní otázkou totiž je, jak velký – či zda vůbec nějaký – vliv má proočkovanost malých dětí na zamezení šíření spalniček. „Nynější epidemie v ČR byly zapříčiněny importovanou nákazou dospělou osobou z ciziny a následným nakažením v drtivé většině dospělých jedinců. Svou roli při šíření nemoci sehráli také zdravotníci, jimž imunita z očkování vyvanula,“ říká Martina Suchánková, předsedkyně spolku Rozalio.
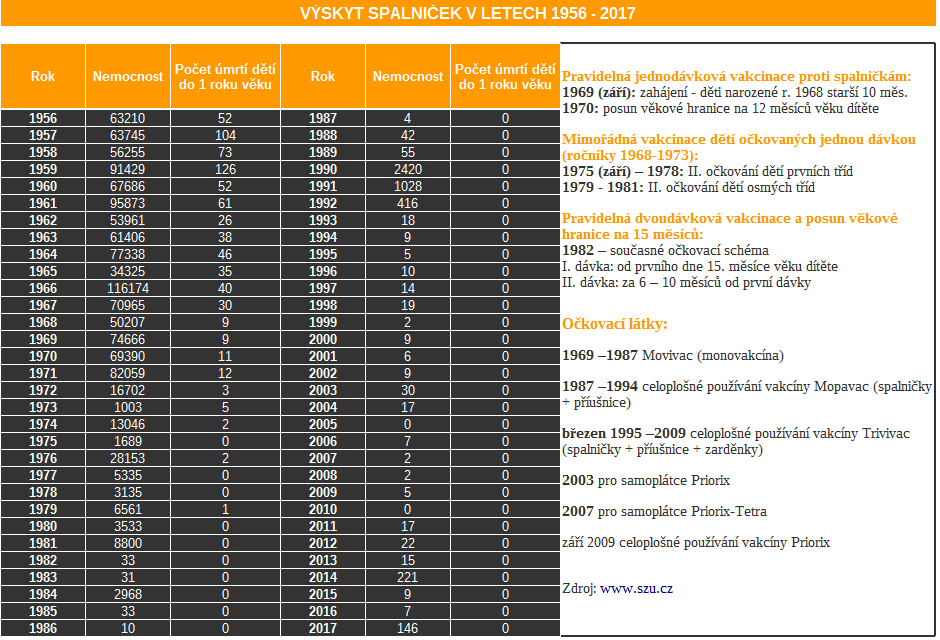
Odborníci udávají, že pro zamezení šíření spalniček je nutné dosahovat 95% proočkovanosti dvěma dávkami očkování. K dnešnímu dni je údajně tato proočkovanost 90 %.
Metodika zjišťování proočkovanosti však zahrnuje velkou míru nepřesností. Zjištění proočkovanosti probíhá při namátkových kontrolách v ordinacích pediatrů tak, že se vyberou zpravidla dva ročníky dětí ve věku dvou až tří let, jejichž příjmení začíná na písmeno určené pro daný rok Ministerstvem zdravotnictví. Ročně se zkontroluje proočkovanost pouze u cca tří tisíců dětí. Z takto získaných informací se odvodí celková proočkovanost populace.
„I teoretická 100% proočkovanost dětí může uchránit pouze je samé a mladší dospělé. Nákaza v populaci v dětství očkovaných dospělých může být, a dosud i byla, na dětech nezávislá, a šíří se tak i bez ohledu na proočkovanost,“ konstatuje Suchánková.
Kolektivní imunita se týká nejen očkovaných osob, ale i těch, které mají přirozené protilátky vůči infekci, tedy lidí, kteří spalničky prodělali, tzn. narozených před rokem 1969. Ti ale postupně vymírají a jejich počet se stále snižuje. U očkovaných dospělých časem protilátky vyprchávají, a tak se počet nechráněných, vůči infekci vnímavých jedinců zvyšuje, v důsledku čehož můžeme v budoucnu i přes vysokou proočkovanost počítat spíše s opakujícími se epidemiemi.
Proč rodiče váhají s očkováním?
Obavy rodičů z očkování tzv. MMR vakcínou (proti spalničkám, zarděnkám a příušnicím) se v médiích smrskly na poukazování na poplašné zprávy na sociálních sítích a především na práci A. Wakefielda. Ten prý děsí rodiče, že očkování vakcínou MMR způsobuje autismus. Toto zjednodušování demonstruje typickou neochotu pochopit a přijmout skutečné důvody, proč se někteří rodiče očkování obávají a odkládají ho. Rozhodně neváhají jen kvůli obavám z autismu, své informace čerpají ze široké škály důvěryhodných zdrojů. Důvody jejich zdrženlivého postoje jsou zdravotní rizika, nevhodný termín pro očkování a kombinovaná vakcína.
„Výskyt závažných komplikací a nežádoucích reakcí je velmi zřídkavý a podstatná je příčinná souvislost,“ říká Roman Prymula, náměstek ministra zdravotnictví. Uvádí, že počet dětí se závažnou reakcí na očkování je u nás nanejvýš pět za rok.
Již z pouhého pohledu na jednoduchou statistiku je však jasné, že situace je vážnější, než tvrdí. Ze stránek Státního ústavu pro kontrolu léčiv zjistíme, že za rok 2016 bylo vyhodnoceno jako závažné reakce na očkování MMR vakcínou celkem 127 případů. Jednalo se např. o infekci dýchacích cest a plic (sinusitida, laryngitida, bronchitida, bronchopneumonie), abnormální či sebepoškozující chování, neutišitelný pláč, gastrointestinální obtíže (nechutenství, průjem, zácpa), febrilní křeče, narušení psychomotorického vývoje včetně narušení vývoje řeči, narušený, neklidný, lehký spánek, porucha spánkového rytmu, nespavost, obtíže s usínáním, noční probouzení, noční děsy.
Vakcína Priorix má mezi nežádoucími účinky vyjmenovány mimo jiné infekce horních cest dýchacích, bronchitidu, infekce středního ucha. Po uvedení vakcíny na trh se však objevily i další možné nežádoucí účinky: zánět mozku, Guillainův-Barrého syndrom či Kawasakiho syndrom.
„Požadavky na vysokou a ještě vyšší proočkovanost mohou vést – a vlastně se tak už děje – k nutnosti očkovat téměř všechny děti bez ohledu na jejich zdravotní stav. Z kontraindikací k očkování se pomalu vytrácejí další a další zdravotní problémy. Například alergie na vaječný bílek byla před časem ke zvážení pro očkování MMR vakcínou, nyní není kontraindikací ani anafylaktická reakce na vaječný bílek. Postačí, když má lékař v ordinaci adrenalin, aby při případném anafylaktickém šoku mohl zasáhnout. Tento vývoj bych označila minimálně za znepokojivý,“ uvádí Suchánková.
Jedním z důvodů, proč rodiče váhají očkovat, je kombinovaná vakcína proti spalničkám, příušnicím a zarděnkám. Důvodem jsou vyskytující se epidemie příušnic u dospívajících a dospělých osob, které byly očkovány v raném věku, ale imunita z očkování vyvanula. I proti zarděnkám, banálnímu dětskému onemocnění, mohou být především dívky očkovány později, pokud v dětství onemocnění neprodělají, aby tak byly v období těhotenství skutečně chráněny. Dnešní dospělé ženy mohly imunitu získanou očkováním již pozbýt, a nejsou tak proti nim odolné. Očkováním v dětství odsuneme tato onemocnění do vyšších věkových skupin a zvyšujeme tak riziko komplikací.
Rodiče chtějí ochránit své děti proti spalničkám, stát však nenabízí jinou možnost, než očkovat proti všem třem onemocněním najednou.
Nabídnutí monovakcíny proti spalničkám by byl dobrý krok ke zvýšení jak proočkovanosti, tak i bezpečnosti, a to při očkování malých dětí i při přeočkování dospělých osob.
Léčba spalniček
Podle WHO nevyžadují spalničky žádnou specifickou léčbu a většina nakažených se během 2 až 3 týdnů uzdraví. U dětí a lidí, kteří jsou podvyživení nebo mají sníženou imunitu, mohou nastat závažné komplikace: slepota, encefalitida, těžký průjem, zánět středního ucha a zápal plic. Více než 85 % osob, u kterých dojde ke komplikacím při onemocnění spalničkami, má celkový nedostatečný stav výživy a špatné sociální podmínky. Naprostá většina (více než 95 %) úmrtí po spalničkách připadá na rozvojové země s nejnižšími příjmy na hlavu a nedostatečnou lékařskou infrastrukturou. Výskyt komplikací není konstantní a výrazně podléhá věku nemocného a působení některých rizikových faktorů – oslabení imunity, deficit vitamínu A a C, rutinní používání antipyretik. Ukázalo se, že podávání vitamínu A snižuje úmrtnost na spalničky o 50 %.
Poznatky i zkušenosti z ČR i zahraničí by měly napomoci rozumnému postupu v rámci boje proti spalničkám. Řešením je nabídnutí monovakcíny, účinná protiepidemiologická opatření, kvalitní a aktuální informace a při případném onemocnění účinná symptomatická léčba se suplementací vitamínu A i C a omezením rutinního podávání antipyretik.